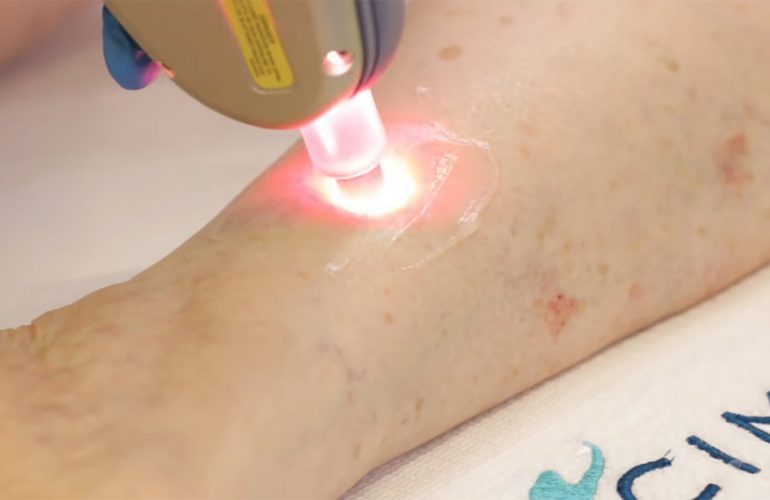
Clínica Medivás Madrid
Pie Diabético
¿Cuándo aparece el Pie Diabético?
El pie diabético aparece cuando existen niveles inadecuados de glucosa en sangre y otros factores que concurren con frecuencia en personas con diabetes (hipertensión arterial, hipercolesterolemia,…) que provocan un daño en los vasos y nervios que pueden producir complicaciones a medio-largo plazo.
Descubre nuestros tratamientos de Angiología y Cirugía Vascular
Pie Diabético | Angiología y Cirugía Vascular
Factores del Pie Diabético
- Factor básico o inicial. Es propiamente la enfermedad de la Diabetes.
- Factores primarios. La diabetes suele generar en los pies tres tipos de afectación: neuropatía (lesión de los nervios que conlleva disminución o pérdida de sensibilidad), microangiopatía (lesión de las pequeñas arterias microscópicas) y macroangiopatía (estrechamiento y obstrucción de las arterias que conlleva isquemia o falta de aporte sanguíneo asociada).
- Factores secundarios. Ya sea hematológicos, inmunológicos, articulares o dérmicos.
- Y factores desencadenantes. Que pueden ser intrínsecos (por deformidad ósea o limitación de la movilidad) o extrínsecos (por traumatismo mecánico, térmico o químico)
- Y podemos hablar también de distintos tipos de lesiones: Úlcera neuropática, Artropatía neuropática, Úlcera neuroisquémica y Pié diabético infectado.
Recomendaciones y Consejos del Pie Diabético
Queremos dejar reflejados aquí algunos consejos que pueden ser útiles especialmente para prevenir la aparición de lesiones en los pies en pacientes diabéticos:
- Inspección diaria del pié.
- Inspección con la mano del interior del calzado.
- Utilizar calzado idóneo.
- Cambiar calcetines dos veces al día.
- No caminar nunca sin calzado.
- No utilizar nunca bolsas de agua caliente o almohadillas eléctricas.
- No apurar el corte de las uñas.
- Acudir al podólogo en caso de uñas incarnadas o callosidades.
- Lavar los pies con agua y jabón, con especial atención al secado, especialmente entre los dedos.
- Medir la temperatura del agua con el codo.
- Aplicar crema hidratante después del baño.
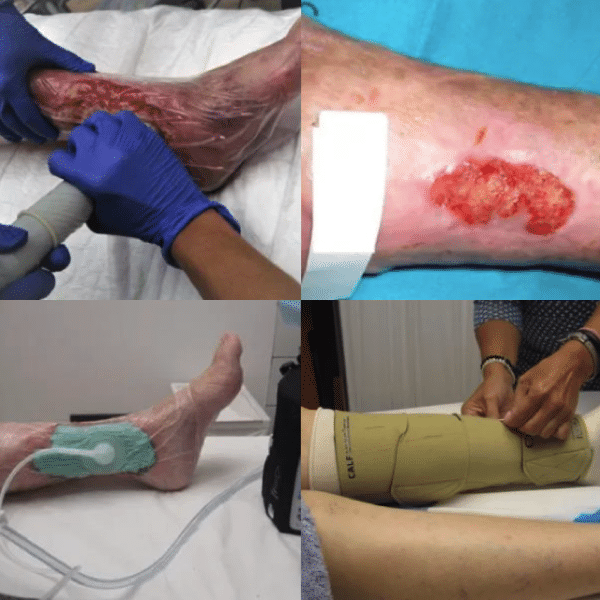
- Acudir a su médico en caso de lesiones sospechosas. Y valoración por Cirujano Vascular.
Artículo para «La Razón» del director médico y cirujano vascular de la clínica Medivas: Dr. Agustín Arroyo.
TEMA: Eliminar las varices de mayor tamaño sin cirugía ya es posible
Angiología y Cirugía Vascular
Preguntas Frecuentes Pie Diabético
- Claudicación intermitente. Es la llamada “enfermedad del escaparate”, produciendo dolor con la deambulación y obligando al paciente a pararse, llegando incluso a ser invalidante.
- Dolor en reposo, es típicamente nocturno, que requiere de dosis superiores de analgésicos a lo habitual y que suele preceder a la aparición de lesiones tróficas.
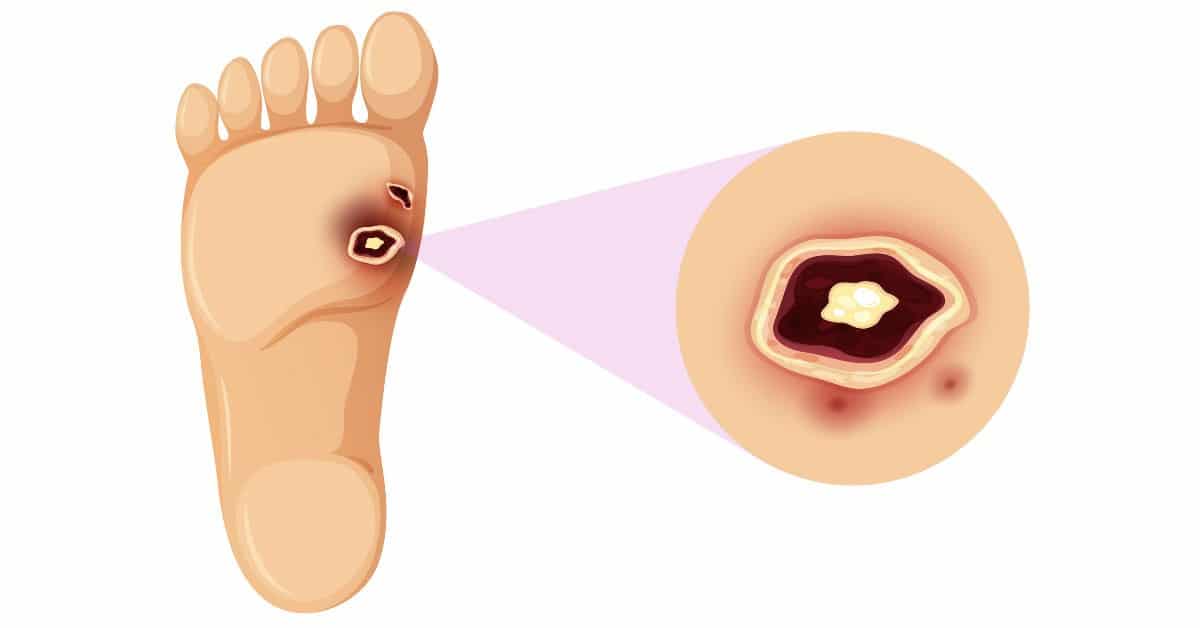
- Lesiones tróficas. Son lesiones en zonas acras o de presión, localizadas en los dedos y en el talón del pie y que van ligadas a signos inflamatorios por infecciones asociadas.
- Cambios en la coloración de la piel del pie.
- Trofismo de la piel. Piel seca, fina, con ausencia de vello, uñas engrosadas y atrofia de la grasa plantar del pie.
- Ulcera previa o amputación previa.
- Neuropatías diabéticas.
- Traumatismos: calzado inadecuado, caminar descalzo, objetos en el interior del calzado, caídas o accidentes, etc.
- Alteraciones biomecánicas: limitaciones articulares, prominencias óseas (dedos en garra, juanetes), durezas y uñas engrosadas.
- Enfermedad vascular periférica.
- El estatus socioeconómico del paciente: pobreza, no tener acceso a los servicios médicos, incumplimiento de las pautas médicas, bajo nivel educativo, …
- Diabetes de más de 10 años de evolución.
- Mal control de la glucemia.
- Tener retinopatía o nefropatía diabética.
- Edad avanzada.
El Pie Diabético se define como la infección, ulceración o destrucción de los tejidos profundos del pie, asociados a neuropatía y/o enfermedad vascular periférica de diferente magnitud, en las extremidades inferiores de los pacientes con diabetes mellitus.
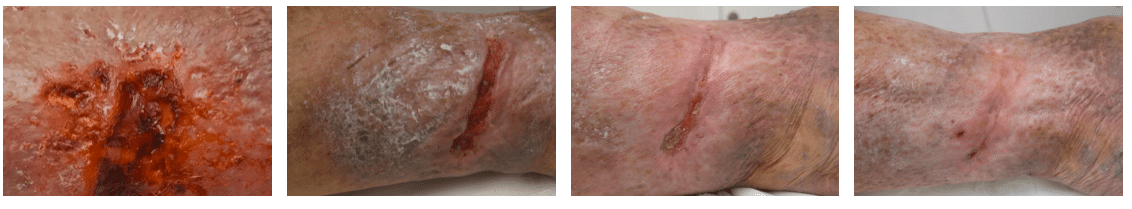
Pueden tardar semanas o incluso varios meses en sanar. Las úlceras diabéticas a menudo son indoloras.
- Pérdida de sensibilidad.
- Deformidades del pie.
- Hallux valgus.
- Dedos en martillo o garra.
- Aspecto y posibles alteraciones en el pie, como grietas, heridas, úlceras, piel seca, eccema o micosis.
- Aumento de la presión en la planta del pie por callosidades o eritrema.
- Enfermedad periférica vascular arterosclerótica.
Es importante el control de la misma y entender las consecuencias que se pueden tener si no se realizan unos cuidados correctos. No todas las personas tienen el mismo riesgo de sufrir pie diabético. Tienen más riesgo las personas con neuropatía periférica, deformidades en el pie, enfermedad vascular periférica y antecedentes de úlcera o amputaciones.
NUESTRO EQUIPO
Descubre el equipo de la Clínica Medivás
Cuidamos de tu Estética y Salud
Ven a conocernos, ¡la primera visita es SIN COMPROMISO!
OPINIONES
Qué dicen nuestros clientes
Llevaba mucho tiempo queriéndome intervenir de varices bastante inflamadas. Este gran equipo de profesionales, me ayudaron a dar el paso. El doctor Dávila me asesoró genial desde el primer momento. El doctor Leiva me realizó una flebografia diagnóstica y todo muy bien. Me intervino después el doctor Agustín Arroyo, de mis grandes varices en las piernas y muy agradecida y contenta, por su gran labor. Todo un conjunto de profesionales en los que puedes confiar plenamente. Las secretarias de Medivas son extraordinarias y muy simpáticas. Se encargan de organizar con mucho cariño y eficacia todo el tema burocrático. Recomendables cien por cien. Estoy muy agradecida.
«Estupenda clínica. Todos muy atentos y profesionales. El Dr. Arroyo, muy buen cirujano. El gerente muy atento, me solucionó un problema con agilidad. Muy contenta».

«Gran experiencia la que he tenido con el doctor arroyo, estupendo profesional. Clínica preciosa y del personal que decir… lo mejor de lo mejor.»

«Mi sitio de referencia para todos mis tratamientos.Trato exquisito por parte de todos los empleados/doctores… Muy bien situada y con muchísimas opciones. Sin duda la recomiendo, muy profesionales.

Nuestro Blog
Consejos y Novedades de la Clínica Medivás
3 de marzo – Día Internacional de la Prevención de las Enfermedades Venosas

Clínica Medivás